0
0₫
Mini Cart
Empty cart
No products in the cart.
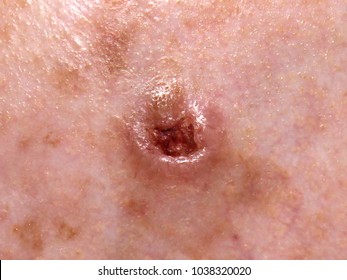

Ung thư da là dạng ung thư phổ biến nhất ở Hoa Kỳ. Ung thư biểu mô tế bào đáy và ung thư biểu mô tế bào vảy là hai loại ung thư da phổ biến nhất. Ung thư da phổ biến thứ ba là khối u ác tính, nặng hơn và gây tử vong nhiều nhất.
Theo ước tính, hơn 3 triệu người ở Hoa Kỳ nhận được chẩn đoán ung thư da không phải là dưa hấu mỗi năm và ung thư biểu mô tế bào đáy (BCC) chiếm khoảng 80% các trường hợp này.
Không giống như khối u ác tính , BCC và ung thư biểu mô tế bào vảy (SCC) là phổ biến và có khả năng điều trị cao.
Trong bài viết này, chúng tôi xem xét chẩn đoán và điều trị các ung thư biểu mô này.

BCC và SCC là hai dạng ung thư da phổ biến nhất.
Ung thư biểu mô còn được gọi là ung thư da nonmelanoma. Ung thư biểu mô là một khối u ung thư của mô biểu mô, là mô bên dưới da.
Mô biểu mô cũng có trong đường tiêu hóa, mạch máu và các cơ quan khác, điều đó có nghĩa là ung thư biểu mô có thể ảnh hưởng đến các khu vực của cơ thể ngoài da.
BCC phổ biến hơn nhiều lần so với loại tế bào vảy. Một dạng ung thư da hiếm gặp cũng được gọi là ung thư biểu mô tế bào Merkel.
Trong phần lớn các trường hợp, những người trên 50 tuổi khi họ được chẩn đoán ung thư biểu mô. Thống kê cũng cho thấy 90 phần trăm ung thư biểu mô xảy ra ở những người có làn da trắng.
Các chuyên gia chăm sóc sức khỏe xác định các loại ung thư khác nhau theo loại tế bào mà chúng xảy ra.
BCC phát triển trong các tế bào cơ bản, đó là các tế bào da tròn nằm sâu trong lớp biểu bì của da bên dưới các tế bào vảy. Chúng tạo thành lớp cơ sở của lớp biểu bì, đáp ứng lớp hạ bì.
BCC không có khả năng lây lan, nhưng các bác sĩ nghi ngờ rằng một cá nhân mắc loại ung thư biểu mô này vẫn sẽ giới thiệu họ để đánh giá thêm.
Các tế bào vảy chiếm hầu hết lớp trên cùng của da, mà mọi người gọi là lớp biểu bì. Những tế bào này phẳng và giống như quy mô.
Các bác sĩ nghi ngờ SCC sẽ cung cấp giấy giới thiệu khẩn cấp hơn, vì nó có nhiều khả năng lây lan hơn BCC.
SCC, tuy nhiên, hiếm hơn nhiều so với BCC. Nó chịu trách nhiệm cho ít hơn 20 phần trăm bệnh ung thư da không phải là dưa.

XEM3
Tiếp xúc với tia cực tím (UV) từ ánh sáng mặt trời là nguyên nhân chính gây ung thư biểu mô và ung thư da khác.
Một số người nhạy cảm với tia UV hơn những người khác và dễ bị ảnh hưởng bởi ánh sáng mặt trời đối với sự phát triển ung thư . Tiếp xúc với tia cực tím từ giường tắm nắng và đèn sấy UV trong tiệm làm móng, chẳng hạn, cũng có thể gây thêm rủi ro cho một người.
Bức xạ UV có thể gây tổn hại DNA trong các tế bào da, dẫn đến đột biến trong quá trình phân chia tế bào và có thể dẫn đến ung thư da.
Các yếu tố và đặc điểm làm tăng nguy cơ ung thư biểu mô bao gồm tiền sử cá nhân ung thư da và xạ trị cho bất kỳ dạng ung thư nào, đặc biệt là ở thời thơ ấu. Một lịch sử gia đình của bệnh ung thư cũng có thể đóng góp.
Các yếu tố rủi ro khác bao gồm :
Viêm giác mạc tím, bao gồm sự tăng trưởng thô ráp, tăng lên gây ra những thay đổi tiền ung thư trong tế bào da, là một yếu tố nguy cơ đặc trưng cho SCC. Những tăng trưởng này là loại tổn thương da tiền ung thư phổ biến nhất .
Nếu không điều trị, tình trạng này có thể phát triển thành ung thư da.
Mặc dù bức xạ UV là yếu tố nguy cơ hàng đầu đối với SCC, nhưng những tổn thương da sau đây cũng có thể làm tăng nguy cơ mắc loại ung thư này:
BCC cũng có thể phát triển sau khi tiếp xúc với bức xạ tia X ở thời thơ ấu, mặc dù đây là nguyên nhân gây ung thư ít phổ biến hơn nhiều so với phơi nhiễm tia cực tím.TIN TỨC Y TẾ HÔM NAY BẢN TINỞ trong biết. Nhận bản tin hàng ngày miễn phí của chúng tôi
Mong đợi những bài viết sâu sắc, được hỗ trợ khoa học về những câu chuyện hay nhất của chúng ta mỗi ngày. Chạm vào và giữ sự tò mò của bạn hài lòng.Nhập email của bạnĐĂNG KÝ NGAY
Quyền riêng tư của bạn rất quan trọng đối với chúng tôi
BCC và SCC đều là khối u da, và chúng có chung một số đặc điểm. Tuy nhiên, những tổn thương da này có thể khác nhau về ngoại hình.
Một số carcinom giữ bề mặt phẳng và kết quả là có thể giống với làn da khỏe mạnh. Bất cứ ai có bất kỳ tổn thương bất ngờ nên đến một chuyên gia chăm sóc sức khỏe để kiểm tra và theo dõi.
Khác với sự hiện diện của nó, một khối u hoặc tổn thương thường không gây ra các triệu chứng đáng chú ý trong giai đoạn đầu của nó. Kết quả là, nó có thể không được chú ý cho đến khi nó trở nên tương đối lớn, khi nó có thể ngứa, chảy máu hoặc gây đau.
BCC thường biểu hiện dưới dạng một sẩn sáng bóng, là một cục nhỏ màu đỏ hoặc hồng phát triển chậm.
Một đường viền sáng bóng, ngọc trai hoặc sáp có thể hình thành sau một vài tháng hoặc vài năm.
Một cạnh nổi lên thường vòng một vết loét trung tâm, và các mạch máu trông bất thường có thể nhìn thấy được. Chúng có thể nổi lên như các khu vực màu xanh, nâu hoặc đen. Ngoài ra, chúng có thể là tăng trưởng màu hồng hoặc khu vực nhợt nhạt hoặc màu vàng giống như vết sẹo.
Do phạm vi xuất hiện rộng rãi này, việc có được chẩn đoán chính xác từ bác sĩ là điều cần thiết.
BCC có thể xuất hiện vảy, và nó thường gây ra lớp vỏ hoặc chảy máu tái phát. Khi nó đóng vảy, nó có thể giống như một vết ghẻ lành, nhưng vết loét vẫn có thể xuất hiện. Những người bị BCC thường tìm kiếm lời khuyên y tế khi họ phát hiện ra một vết loét không thể chữa lành.
SCC thường biểu hiện dưới dạng các mảng dai dẳng, dày, sần sùi, có vảy hoặc như một cục màu hồng chắc chắn với bề mặt phẳng, có vảy và lớp vỏ.
Những tổn thương này có thể chảy máu nếu một người va đập, trầy xước hoặc trầy xước chúng. Mặc dù đôi khi chúng giống với mụn cóc , chúng cũng có thể xuất hiện dưới dạng vết loét mở với bề mặt bị vỡ hoặc cạnh nổi lên.
Điều quan trọng là tìm kiếm ý kiến của một chuyên gia chăm sóc sức khỏe liên quan đến sự phát triển của bất kỳ sự tăng trưởng mới hoặc bất kỳ thay đổi trong tăng trưởng hoặc vết loét da có từ trước.

Để chẩn đoán bất kỳ dạng ung thư da, bác sĩ sẽ tiến hành kiểm tra thể chất. Họ sẽ kiểm tra tổn thương da và ghi lại kích thước, hình dạng, kết cấu và các thuộc tính vật lý khác.
Họ cũng có thể chụp ảnh tổn thương để xem xét chuyên gia hoặc ghi lại kích thước và diện mạo hiện tại của nó để so sánh trong tương lai. Bác sĩ sẽ thường kiểm tra phần còn lại của cơ thể để biết thêm các triệu chứng về da.
Họ cũng sẽ có một lịch sử y tế tập trung vào tổn thương và bất kỳ điều kiện liên quan, chẳng hạn như cháy nắng .
Một bác sĩ sẽ khẩn trương giới thiệu các trường hợp nghi ngờ của SCC để điều tra và điều trị chuyên khoa do xu hướng lây lan của họ. Các khối u nghi ngờ BCC không yêu cầu giới thiệu khẩn cấp như vậy vì chúng ít có khả năng lây lan.
Nếu họ nghĩ rằng một tổn thương có thể là ung thư, bác sĩ cũng có khả năng thực hiện sinh thiết. Có bốn loại sinh thiết da khác nhau, tất cả đều liên quan đến việc loại bỏ mô da để đánh giá trong phòng thí nghiệm.
Các loại khác nhau là:
Sau khi lấy mẫu mô, bác sĩ sẽ gửi nó đến phòng thí nghiệm bệnh lý để kiểm tra dưới kính hiển vi. Nhóm nghiên cứu bệnh lý sẽ đánh giá các tế bào để tìm kiếm các đặc điểm ung thư. Nếu ung thư có mặt, họ sẽ xác định loại của nó.
Các nghiên cứu sâu hơn thường không cần thiết cho những người bị BCC vì nó hiếm khi lan rộng. Tuy nhiên, những người bị SCC có thể cần trải qua các xét nghiệm ung thư ở các mô khác.
Các xét nghiệm bổ sung thường liên quan đến hình ảnh và có thể bao gồm:
Nếu một bác sĩ chẩn đoán ung thư da, sau đó họ sẽ chỉ định nó là một giai đoạn. Để làm điều này, họ sẽ đánh giá kích thước và độ sâu của nó và mức độ lan rộng đến các vị trí địa phương và xa trong cơ thể, chẳng hạn như các hạch bạch huyết gần đó hoặc các cơ quan khác.
Để giúp họ giai đoạn ung thư, bác sĩ cũng có thể lấy mô từ các hạch bạch huyết gần vị trí của ung thư biểu mô. Họ thường sẽ sử dụng sinh thiết bằng kim để kiểm tra trong phòng thí nghiệm.
Dàn dựng có thể không diễn ra cho đến sau khi phẫu thuật cắt bỏ một khối u da. Các giai đoạn nằm trong khoảng từ 0 đến 4, với 0 đại diện cho ung thư biểu mô tại chỗ, chỉ ảnh hưởng đến lớp trên cùng của da.
Ung thư biểu mô giai đoạn 4 đề cập đến ung thư biểu mô đã lan sang các bộ phận khác của cơ thể. Các giai đoạn giữa mô tả kích thước tổn thương, độ sâu mô và bất kỳ cuộc xâm lược nào gần đó.

Các lựa chọn điều trị cho cả hai loại ung thư biểu mô là tương tự nhau, mặc dù đội ngũ y tế chú trọng hơn vào việc theo dõi những người bị SCC để tìm dấu hiệu di căn.
Phương pháp điều trị cụ thể hoặc phương pháp điều trị mà bác sĩ khuyên dùng sẽ phụ thuộc vào kích thước, loại, giai đoạn và vị trí của ung thư biểu mô. Bác sĩ cũng sẽ tính đến các yếu tố bổ sung, chẳng hạn như tác dụng phụ tiềm ẩn và sở thích của cá nhân.
Dù bằng cách nào, điều trị có khả năng liên quan đến một nhóm các chuyên gia chăm sóc sức khỏe, bao gồm bác sĩ da liễu và các chuyên gia ung thư phẫu thuật, y tế và X quang.
Các lựa chọn điều trị có thể bao gồm:
Điều trị nạo và đốt điện: Đây là một quy trình chuẩn để loại bỏ một tổn thương nhỏ. Bác sĩ sử dụng một dụng cụ nhỏ, sắc, hình thìa hoặc vòng gọi là curette để cạo sạch ung thư biểu mô trước khi đốt trang web bằng kim điện.
Có thể mất hơn một vòng nạo và hút ẩm để loại bỏ hoàn toàn các tế bào ung thư.
Phẫu thuật cắt bỏ: Một bác sĩ phẫu thuật loại bỏ tổn thương, đôi khi trong một thủ tục được gọi là phẫu thuật Mohs, hoạt động tốt hơn trên các tổn thương lớn hơn. Trong thủ tục này, bác sĩ phẫu thuật kiểm tra sự hiện diện của các tế bào ung thư sau khi loại bỏ từng lớp.
Phẫu thuật Mohs đặc biệt hữu ích trong các trường hợp cần loại bỏ càng ít da càng tốt, chẳng hạn như trên các tổn thương gần mắt. Các bác sĩ cũng sẽ sử dụng nó trên các tổn thương có nguy cơ tái phát cao.
Phẫu thuật lạnh: Đối với các khối u nhỏ, các bác sĩ có thể sử dụng quy trình này, bao gồm việc áp dụng nitơ lỏng để đóng băng và tiêu diệt các tế bào ung thư. Các tổn thương sau đó phồng lên và rơi ra trong những tuần sau điều trị.
Hóa trị tại chỗ: Bác sĩ có thể bôi hóa chất hoặc thuốc tiêu diệt tế bào ung thư trực tiếp lên da.
Các hóa trị lựa chọn là 5-fluorouracil, trong đó bao gồm Carac, Efudex, Fluoroplex, và các loại thuốc khác. Một bác sĩ có thể áp dụng loại thuốc diệt ung thư này lên da một hoặc hai lần mỗi ngày trong vài tuần.
Vì phương pháp điều trị tại chỗ này không đến được các hệ thống khác trong cơ thể, nó không gây ra tác dụng phụ thường xảy ra với hóa trị liệu cho các loại ung thư khác.
Các lựa chọn điều trị phi hóa trị liệu bao gồm kem imiquimod, có sẵn dưới tên thương hiệu Aldara và Zyclara. Kem này là đủ cho các BCC nhỏ, và nó hoạt động bằng cách khuyến khích cơ thể sản xuất interferon, khiến hệ thống miễn dịch tấn công khối u.
Một bác sĩ cũng có thể tiêm interferon trực tiếp vào tổn thương.
Xạ trị: Nhóm điều trị nhắm vào các tổn thương lớn hoặc khó loại bỏ với bức xạ tập trung.
Liệu pháp quang động (PDT): Đôi khi các bác sĩ sẽ sử dụng liệu pháp hai bước này để điều trị BCC. Họ sẽ thoa một loại kem nhạy cảm với vùng da bị ảnh hưởng và sau đó phơi nó ra một nguồn sáng mạnh mẽ. Ánh sáng có bước sóng đặc biệt của ánh sáng xanh, dẫn đến cái chết của các tế bào ung thư.
Vì da vẫn nhạy cảm với ánh sáng trong 48 giờ tới, mọi người nên tránh tia UV trong thời gian này để giảm thiểu nguy cơ bị cháy nắng nghiêm trọng.
Liệu pháp laser điều trị ung thư biểu mô: Điều này liên quan đến việc sử dụng các loại laser khác nhau để tiêu diệt các tế bào ung thư. Một số tia laser bốc hơi, hoặc cắt bỏ, lớp trên cùng của da, phá hủy mọi tổn thương hiện diện ở đó.
Các laser khác là không thể thay thế và thâm nhập vào da mà không cần loại bỏ lớp trên cùng. Có một số bằng chứng về sự thành công của họ trong việc điều trị các BCC nhỏ, hời hợt.
Cơ quan Quản lý Thực phẩm và Dược phẩm Hoa Kỳ (FDA) chưa phê duyệt liệu pháp laser cho BCC. Tuy nhiên, đôi khi các bác sĩ có thể sử dụng nó như một liệu pháp thứ cấp nếu các phương pháp điều trị khác không thành công.
Không có chương trình sàng lọc thường quy hiện đang có sẵn cho ung thư biểu mô. Thay vào đó, mọi người có thể tự sàng lọc các tổn thương đáng ngờ hoặc nhờ bác sĩ kiểm tra thể chất.
Yếu tố nguy cơ chính của cả hai loại ung thư biểu mô là tia UV. Chiến lược phòng ngừa tốt nhất là áp dụng các thực hành hợp lý liên quan đến phơi nắng và tránh giường tắm nắng.
Giảm thiểu tiếp xúc với ánh nắng mặt trời: Bằng cách giảm tiếp xúc với tia UV, mọi người có thể giảm nguy cơ bị cháy nắng, tổn thương da và tất cả các loại ung thư da, bao gồm ung thư biểu mô.
Mặc dù một số tiếp xúc với ánh nắng mặt trời là cần thiết để duy trì mức vitamin D lành mạnh , rất cần thiết cho việc hỗ trợ sức khỏe làn da, nhưng cháy nắng làm tăng nguy cơ ung thư biểu mô.
Mọi người có thể giảm phơi nắng bằng cách tìm bóng râm khi mặt trời lên đến đỉnh điểm, thường là từ 10 giờ sáng đến 4 giờ chiều
Quần áo: Quần áo bảo vệ da khỏi ánh nắng mặt trời bao gồm mũ có vành rộng hoặc đỉnh, áo có tay áo và kính râm.
Quần áo trong các loại vải chống nắng nên có nhãn hiển thị hệ số chống tia UV 400 hoặc UV (UPF). Để bảo vệ tốt hơn, chọn dệt chặt trên các loại vải dệt lỏng.
Khi mua kính râm, hãy kiểm tra nhãn để đề cập đến bảo vệ 100 phần trăm chống lại cả bức xạ UVA và UVB.
Kem chống nắng phổ rộng được phê duyệt: Chọn một loại kem chống nắng hiệu quả và thoa nó một cách tự do và thường xuyên lên da để ngăn chặn sự tiếp xúc với tia UV.
Kiểm tra nhãn để đảm bảo rằng kem chống nắng bảo vệ chống lại cả bức xạ UVA và UVB.
Vì một số loại kem chống nắng không hiệu quả và chứa các chất gây nghi ngờ gây ung thư, hãy kiểm tra các báo cáo của người tiêu dùng để đảm bảo rằng một nhãn hiệu kem chống nắng cụ thể là an toàn và hiệu quả trước khi sử dụng.
Sử dụng kem chống nắng có chỉ số chống nắng (SPF) ít nhất là 30 và bôi lại cho tất cả các vùng da tiếp xúc cứ sau 2 giờ. Tăng ứng dụng lên một lần một giờ sau khi ra mồ hôi nhiều hoặc bơi lội. Kem chống thấm cũng có sẵn.
Trẻ sơ sinh và trẻ nhỏ đặc biệt dễ bị phơi nắng. Mọi người cũng nên lưu ý rằng mức độ tia cực tím nguy hiểm hơn ở độ cao cao hơn, ở những nơi gần xích đạo hơn và tại các địa điểm có nắng trong suốt cả năm.
Lực lượng đặc nhiệm của Dịch vụ phòng ngừa Hoa Kỳ tuyên bố rằng trẻ em, thanh thiếu niên và thanh niên từ 10 đến 24 tuổi có làn da trắng nên giảm thiểu tiếp xúc với bức xạ UV.
Tránh giường tắm nắng: Giường tắm nắng, phòng tắm nắng và kem chống nắng làm tăng đáng kể nguy cơ ung thư biểu mô.
Sạm da nhân tạo nguy hiểm hơn tắm nắng tự nhiên vì nó phơi bày cơ thể trước một nguồn bức xạ UV tập trung. Tránh sử dụng đèn móng tay khi nhận móng tay hoặc móng chân vì những thứ này cũng có thể làm tăng nguy cơ ung thư da.
Lời khuyên này đặc biệt phù hợp với những người được điều trị móng tay thường xuyê
